Savez-vous que plus de 10 millions de personnes souffrent chaque année de plaies fibrineuses, souvent associées à des complications chroniques et à des retards de guérison ? Ces blessures, souvent méconnues, nécessitent une attention particulière et des soins adaptés pour éviter des conséquences graves. Plongeons dans l’univers complexe des plaies fibrineuses et découvrons les meilleures stratégies pour les prévenir et les traiter efficacement.
Définition des plaies fibrineuses
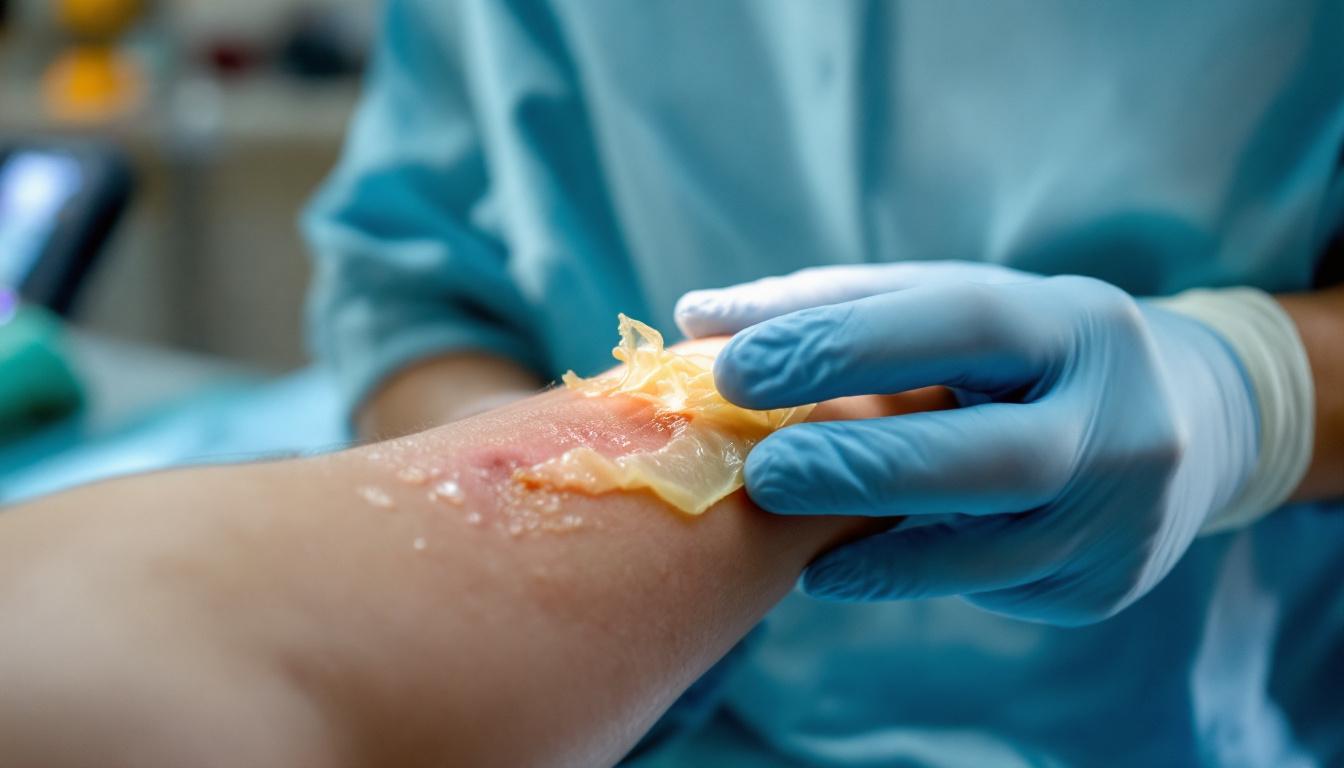
Les plaies fibrineuses sont des lésions cutanées qui se caractérisent par la présence d’une membrane jaunâtre constituée de fibrine. Cette substance est le résultat de la coagulation sanguine et indique souvent un risque d’infection. Les plaies fibrineuses nécessitent des soins infirmiers spécifiques pour favoriser leur guérison et éviter des complications.
Caractéristiques des plaies fibrineuses
Les plaies fibrineuses se manifestent par :
- Une lésion jaunâtre avec une texture filamenteuse.
- Un exsudat, signe d’une activité inflammatoire et d’une possible infection.
- La présence de globules blancs, témoignant d’une réponse immunitaire.
Ces plaies peuvent provenir de divers facteurs, notamment des escarres, des ulcères artériels ou veineux, et le pied diabétique. Un mauvais entretien des plaies peut également favoriser leur formation.
Différence entre plaies aiguës et chroniques
Les plaies fibrineuses peuvent être classées en deux catégories :
- Aiguës : souvent dues à des traumatismes ou des interventions chirurgicales, elles présentent un potentiel de guérison rapide.
- Chroniques : associées à des maladies sous-jacentes comme le diabète ou des troubles circulatoires, elles peuvent mettre plusieurs mois, voire jusqu’à deux ans, à guérir.
Rôle de la fibrine dans la cicatrisation
La fibrine joue un rôle fondamental dans la cicatrisation des plaies. En formant un réseau solide lors de la fibrinogénèse, elle aide à stabiliser le site de la lésion et à favoriser l’adhésion des cellules nécessaires à la réparation. Toutefois, un excès de fibrine peut entraver le processus de guérison, en bloquant la cicatrisation et en augmentant le risque d’infection.
Pour traiter les plaies fibrineuses, des techniques de détersion sont souvent nécessaires pour enlever l’excès de fibrine. Ces méthodes peuvent inclure des approches mécaniques, enzymatiques ou autolytiques, et doivent être effectuées dans un environnement propre et humide pour optimiser le processus de cicatrisation.
Symptômes associés aux plaies fibrineuses
Identification visuelle des plaies fibrineuses
Les plaies fibrineuses se caractérisent souvent par la présence d’un tissu jaune, la fibrine, qui se forme lors du processus de cicatrisation. Ce tissu, filamenteux et jaunâtre, est une indication de la réponse du corps à une lésion. Lors de l’examen d’une plaie fibrineuse, on peut observer :
- Un aspect exsudatif, qui signale une accumulation de fluides corporels.
- Une coloration jaunâtre, distincte de la nécrose (tissu noir, sec) et de l’exsudat liquide.
- Des bords de la plaie qui peuvent être enflammés ou rougeâtres.
Signes d’infection à surveiller
Les plaies fibrineuses présentent un risque accru d’infection, surtout si la fibrine s’accumule en excès. Il est essentiel de surveiller les signes suivants :
- Augmentation de la douleur au niveau de la plaie.
- Rougeur et chaleur autour de la lésion.
- Présence de pus ou d’autres exsudats malodorants.
- Fièvre ou malaise général, indiquant une propagation possible de l’infection.
Impact des globules blancs sur la cicatrisation
Les globules blancs jouent un rôle clé dans le processus de guérison des plaies fibrineuses. Leur présence est souvent un indicateur de l’activité immunitaire en réponse à une infection ou à une inflammation. Un taux élevé de globules blancs peut signaler une lutte active contre une infection, tandis qu’une diminution de leur nombre pourrait indiquer une incapacité du corps à combattre les agents pathogènes. Voici quelques points à considérer :
- Une réaction inflammatoire adéquate est nécessaire pour favoriser la cicatrisation.
- Un excès de fibrine, accompagné d’une accumulation excessive de globules blancs, peut ralentir le processus de guérison.
- Le suivi médical est indispensable pour évaluer l’évolution de la plaie et ajuster les traitements en conséquence.
Causes des plaies fibrineuses
Les plaies fibrineuses se manifestent par la présence d’un tissu jaunâtre, la fibrine, ce qui signale un risque accru d’infection. Ces lésions cutanées peuvent résulter de plusieurs facteurs, dont les plus courants sont les escarres, les ulcères artériels ou veineux, et le pied diabétique. Chaque type de plaie a ses propres mécanismes de formation et nécessite des soins spécifiques.
Facteurs de risque liés aux escarres et ulcères
Les escarres surviennent souvent chez des individus immobilisés ou ayant une mobilité réduite, entraînant une pression prolongée sur certaines zones du corps. Cela peut provoquer une dégradation des tissus, favorisant la formation de plaies fibrineuses. Les ulcères, qu’ils soient artériels ou veineux, sont également des causes fréquentes. Les ulcères veineux résultent d’une mauvaise circulation sanguine, tandis que les ulcères artériels sont liés à des problèmes d’irrigation sanguine. Dans ces deux cas, le manque d’oxygène et de nutriments contribue à la formation de fibrine.
Influence des maladies chroniques comme le diabète
Les maladies chroniques, telles que le diabète, augmentent également le risque de développer des plaies fibrineuses. Les patients diabétiques présentent souvent une mauvaise cicatrisation des blessures en raison de complications vasculaires et nerveuses. Les neuropathies peuvent entraîner des lésions non détectées, tandis que des problèmes circulatoires réduisent la capacité du corps à guérir efficacement. Cela peut conduire à une accumulation de fibrine, rendant les plaies plus difficiles à traiter.
Mauvaise désinfection et ses conséquences
Une mauvaise désinfection des plaies est un autre facteur déterminant dans la formation de plaies fibrineuses. Si une plaie n’est pas correctement nettoyée, des bactéries peuvent proliférer, entraînant des infections qui favorisent l’accumulation de fibrine. Cette situation complique la cicatrisation, prolongeant le temps de guérison et augmentant le risque de complications. Une hygiène rigoureuse et une désinfection adéquate sont donc essentielles pour prévenir l’apparition de ces lésions cutanées. En résumé, les plaies fibrineuses résultent d’une interaction complexe entre divers facteurs, notamment les escarres, les maladies chroniques et les pratiques de désinfection. Une compréhension des causes sous-jacentes permet d’énoncer des stratégies de prévention et de traitement adaptées.
Diagnostic et évaluation des plaies fibrineuses
Méthodes d’observation clinique
L’évaluation des plaies fibrineuses débute par une observation clinique minutieuse. Un professionnel de santé doit examiner l’apparence de la lésion cutanée, en identifiant notamment la présence de la fibrine, qui se manifeste par un tissu jaune et filamenteux. Cette observation permet de différencier la fibrine d’autres éléments comme la nécrose, qui apparaît noire et sèche, ou l’exsudat, qui est liquide. Un diagnostic précoce facilite la gestion appropriée des plaies et réduit les risques d’infection.
Importance de la recherche d’infection
La recherche d’infection est essentielle dans le diagnostic des plaies fibrineuses. Les signes cliniques à surveiller incluent l’augmentation de la douleur, la rougeur, l’œdème et la présence de pus. La détection précoce d’une infection permet d’intervenir rapidement, limitant ainsi des complications potentielles qui pourraient entraver le processus de cicatrisation.
Critères d’évaluation de l’état de la plaie
L’évaluation de l’état des plaies fibrineuses repose sur plusieurs critères clés :
- Aspect de la plaie : Observer la couleur, la texture et l’exsudat.
- Dimensions : Mesurer la taille de la plaie pour évaluer l’évolution.
- Présence de fibrine : Évaluer l’accumulation de fibrine et son impact sur la cicatrisation.
- État des bords : Vérifier la régénération des tissus environnants.
L’accumulation excessive de fibrine peut entraver la cicatrisation en formant une barrière qui limite l’accès aux cellules réparatrices. Par conséquent, un suivi régulier est indispensable pour adapter les traitements et garantir un environnement propice à la guérison. Un soin adapté, incluant des techniques de détersion, est nécessaire pour éliminer la fibrine et favoriser la cicatrisation. Des pansements spécifiques, tels que les hydrocellulaires ou les alginates, peuvent être utilisés en fonction de l’état de la plaie, permettant ainsi de maintenir une humidité adéquate tout en prévenant les infections.
Traitement des plaies fibrineuses
Les plaies fibrineuses sont des lésions cutanées qui nécessitent des soins adaptés en raison de la présence de fibrine, un tissu jaune qui indique un risque d’infection. Ces plaies peuvent être classées en deux types : aiguës, résultant de traumatismes ou de chirurgies, et chroniques, souvent liées à des maladies sous-jacentes comme le diabète ou les troubles circulatoires.
Détersion : méthodes et techniques
La détersion, ou débridement, est une étape essentielle dans le traitement des plaies fibrineuses. Elle vise à retirer l’excès de fibrine et les résidus nécrotiques. Plusieurs techniques peuvent être employées :
- Mécanique : Utilisation d’instruments pour enlever les tissus morts.
- Enzymatique : Application de produits spécifiques pour dissoudre la fibrine.
- Autolytique : Stimulation du corps à éliminer naturellement les tissus morts.
Le soin de détersion se fait souvent sous anesthésie locale, suivi d’un nettoyage minutieux pour garantir l’absence d’infection.
Types de pansements adaptés aux plaies fibrineuses
Le choix des pansements est crucial pour favoriser la guérison des plaies fibrineuses. Selon l’état de la plaie, différents types de pansements peuvent être utilisés :
- Hydrogel : Idéal pour maintenir l’hydratation.
- Tulle gras : Protège la plaie tout en permettant l’évacuation des exsudats.
- Hydrocellulaire : Absorbe les fluides tout en maintenant un environnement humide.
- Pansements antibactériens : Préviennent les infections en cas de risque élevé.
Importance de l’hygiène et de l’environnement humide
Maintenir une hygiène rigoureuse est essentiel dans le traitement des plaies fibrineuses. Un environnement humide favorise la cicatrisation et aide à éviter l’accumulation de fibrine. Il est recommandé de nettoyer régulièrement la plaie avec des solutions antiseptiques et de changer les pansements selon un calendrier établi par un professionnel de santé. Un suivi médical est également nécessaire pour surveiller l’évolution de la plaie et adapter les soins en fonction de son état.
Prévention et suivi des plaies fibrineuses
Pratiques pour éviter l’accumulation de fibrine
La prévention des plaies fibrineuses repose sur des mesures d’hygiène rigoureuses et une attention particulière portée à la santé cutanée. Voici quelques pratiques recommandées :
- Hygiène quotidienne : Nettoyer régulièrement la peau pour éviter toute infection.
- Hydratation : Utiliser des crèmes hydratantes pour maintenir l’élasticité de la peau.
- Pansage adapté : Choisir des pansements spécifiques pour protéger les zones à risque, notamment les escarres.
- Mobilité : Encourager le mouvement chez les patients alités pour réduire la pression sur certaines zones.
- Contrôle des maladies sous-jacentes : Gérer efficacement des conditions comme le diabète ou les maladies vasculaires.
Suivi médical : quand consulter ?
Un suivi médical est essentiel pour la gestion des plaies fibrineuses. Il est conseillé de consulter un professionnel de santé dans les situations suivantes :
- Apparition de signes d’infection : rougeur, chaleur, douleur accrue, ou écoulement inhabituel.
- Absence d’amélioration après plusieurs jours de traitement.
- Présence d’une fibrine excessive qui bloque la cicatrisation.
- Développement de nouvelles lésions cutanées.
Produits recommandés pour favoriser la cicatrisation
Pour optimiser le processus de cicatrisation des plaies fibrineuses, plusieurs produits peuvent être utilisés :
- Cicatridine : Crème hydratante à base d’acide hyaluronique pour favoriser la régénération tissulaire.
- Spray antiseptique : Permet un nettoyage efficace sans douleur, réduisant le risque d’infection.
- Mercurochrome : Pansements résistants à l’eau, adaptés aux différents stades des plaies.
- Pansements hydrocellulaires : Offrent un environnement humide optimal pour la cicatrisation.
- Pansements alginates : Spécifiquement conçus pour les plaies exsudatives, permettant une absorption efficace.